2022-08-12 17:43
作者 卢洪飞

京港感染论坛
十年京港,逐梦感染病精准诊疗
▼ 一、病例基本情况
1、现病史:患者女,39岁,汉族,已婚,1月前无明显诱因出现左侧耳闷伴听力下降,偶伴耳部潮湿感,不伴耳痛及头晕,无头痛、面部活动动障碍。2周前就诊查体示左侧鼓膜紧张部大穿孔。为进一步诊治于7月18日以“慢性化脓性中耳炎”收入院。患者自发病以来饮食睡眠可,二便正常,体重无明显改变。
2、既往史:剖宫产史,左侧中耳炎术后。无肝炎病史及其密切接触史,无结核病史及其密切接触史,无外伤史,无血制品输注史,无过敏史,预防接种史按计划进行。
3、查体:体温:36.9℃,脉搏:76次/分,呼吸:17次/分,血压:94/64mmHg,心肺腹查体未见明显异常。专科查体:双耳外耳道通畅,未见明显分泌物,左侧鼓膜紧张部大穿孔,锤骨柄裸露,右侧鼓膜稍内陷,无穿孔。双侧鼻腔粘膜无充血,双侧鼻道未见明显分泌物及新生物。咽粘膜无明显充血,双侧扁桃体无肿大。
4、辅助检查:内耳乳突 CT 平扫未见明显异常。
5、临床诊断:慢性化脓性中耳炎(左侧) 。
▼ 二、实验室检查
1、术前常规检查:
血常规:
白细胞9.4×109/L,中性粒细胞计数5.99×109/L,淋巴细胞计数2.65×109/L,单核细胞计数0.51×109/L,嗜酸性粒细胞计数0.19×109/L,嗜碱性粒细胞计数0.06×109/L,各细胞占比分别为63.8%,28.2%,5.4%,2.0%,0.6%。
凝血分析:
凝血酶原时间12.1s,凝血酶原国际标准化比率1.07,凝血酶原活动度90%,活化部分凝血酶原时间32.2s,纤维蛋白原311mg/dL,纤维蛋白降解产物<1µg/mL,D二聚体66ng/mL。
生化:
ALT 20U/L,AST 26U/L,CK 403U/L,LDH 175U/L,ALP 43U/L,γ-GT 19U/L,TP 73.1g/L,ALB 44.5g/L,BUN 5.04mmol/L,CREA 68mmol/L,UA 348mmol/L,GLU 4.68mmol/L,K 4.39mmol/L,NA 139mmol/L,CL 104mmol/L,CA 2.33mmol/L。
2、微生物检查
临床于术前两天送耳分泌物至微生物室做细菌培养和真菌培养,微生物室回报结果如下:
真菌培养:培养五天,经鉴定未生长真菌。
细菌培养:耳炎苏黎士菌 ++++(多量)。
在完善各项入院、术前常规等检查后,临床拟行全麻下左侧改良乳突根治术、鼓室成形术、外耳道成形术、耳廓软骨取骨并备人工听骨链重建术。
▼ 三、病案讨论
细菌基本情况:
苏黎士菌属和棒状杆菌属的系统发育密切相关,耳炎苏黎士菌(Turicella otitidis)为苏黎士菌属唯一菌种。耳炎苏黎士菌的长链饱和脂肪酸主要是棕榈酸和硬脂酸,不饱和脂肪酸主要是油酸。其细胞壁含有meso-DAP ,但不含分枝菌酸。G+C 含量范围65-72%[1]。根据WGS测定,分离株的基因组大小范围为2.07-2.15Mb。
耳炎苏黎士菌革兰染色镜下为相对较长的革兰阳性无芽孢棒状杆菌,呈V型或栅栏型(图1)。所有耳炎苏黎士菌CAMP 试验均为阳性(图2,该株菌CAMP试验24h时阳性不明显,48h出现明显的CAMP阳性,溶血加强区为三角形),该菌无动力,不溶血,触酶阳性(图3),氧化酶阴性[1](图4)。
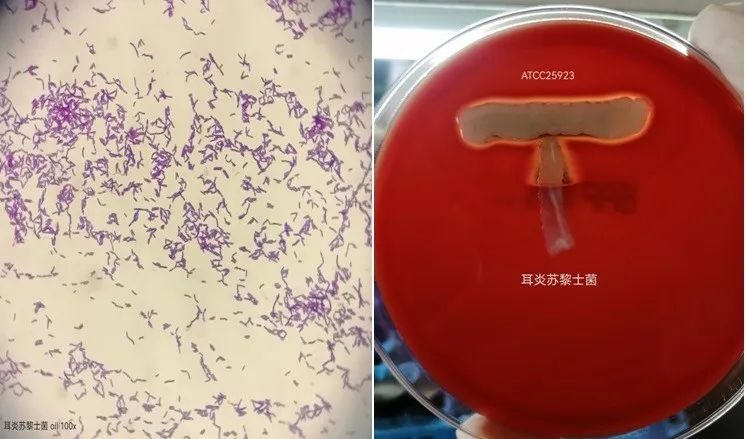
图1 图2

图3 图4
耳炎苏黎士菌在35℃培养24h后的麦康凯平板上不生长,在血平板及不含万古霉素巧克力平板生长白色细小的针尖样菌落(图5),35℃培养48h后在血平板及不含万古霉素巧克力平板上形成圆形凸起、白色、奶油状、边缘整齐的菌落,直径为1-2mm[1](图6)。形态学特征上,耳炎苏黎士菌与耳棒杆菌和非发酵棒杆菌非发酵亚种最接近。在 API Coryne 系统中数字代码是2100004。MALDI-TOF MS系统可以正确鉴别该细菌[2](图7)。
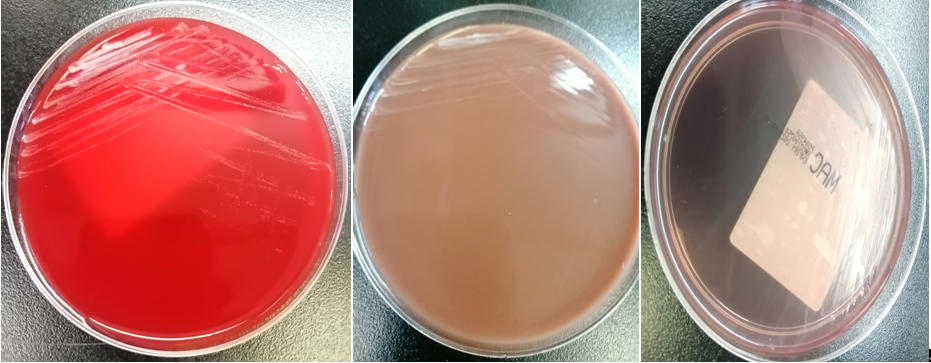
图5
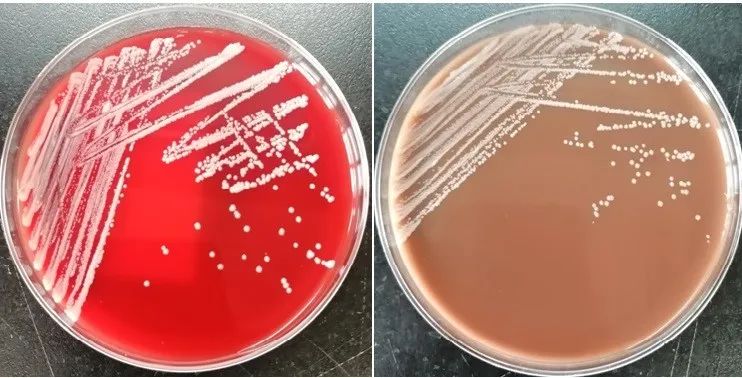
图6
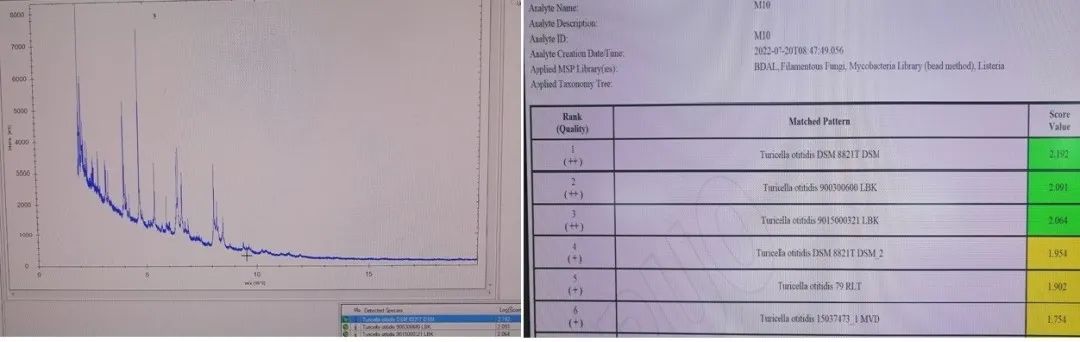
图7
细菌鉴别:
1.与无乳链球菌鉴别:CAMP试验均阳性,但耳炎苏黎士菌镜下为G+长杆菌、菌落为奶油状、白色且无溶血环;无乳链球菌为G+球菌、有β溶血。
2.与耳棒状杆菌鉴别:CAMP试验均阳性,但耳炎苏黎是菌镜下为G+长杆菌,菌落白色奶油状;耳棒杆菌为G+短杆菌,菌落干燥。
3.与溶血隐秘杆菌鉴别:耳炎苏黎士菌触酶阳性,培养48h后菌落大小为1-2mm;溶血隐秘杆菌触酶阴性及培养48h后菌落大小为0.5mm。CAMP试验均阳性,但耳炎苏黎士菌为溶血加强,溶血隐秘杆菌为溶血抑制。
临床意义及耐药情况:
耳炎苏黎士菌几乎只分离自耳朵相关的临床标本,可以导致急性或慢性中耳炎,其不会导致儿童分泌性中耳炎。但是目前已有研究报道该菌种也从角膜炎[3]、菌血症[4]、掌跖湿疹[5]、耳廓脓肿和乳突炎中被发现和检测到,但总体来说比较少见[6]。
目前CLSI无耳炎苏黎士菌的折点,但大多数菌株对β-内酰胺类抗生素MICs值很低,如氨苄西林MICs≦0.03µg/ml、阿莫西林克拉维酸MICs≦0.03µg/ml、头孢曲松MICs0.03-0.25µg/ml、亚胺培南MICs≦0.03µg/ml,等,但是β-内酰胺酶抑制剂克拉维酸对于青霉素耐药株的MICs值影响不大,约25%的菌株可能对大环内酯类抗生素和克林霉素耐药(MICs≥32µg/ml)[7]。对大环内酯类抗生素耐药的机制似乎是23S rRNA(rrl)某些基因发生了突变[8]。
患者治疗:
手术治疗后,临床给予注射用头孢曲松钠行抗感染治疗,治疗效果良好,于7月26日病情好转并带头孢克肟颗粒口服药物出院。
▼ 四、病例思考
棒状杆菌(白喉棒状杆菌除外),被认为是皮肤正常菌群的一部分[9],并且也有文献报道耳炎苏黎士菌可能为有些儿童外耳道的正常菌群[10]。耳炎苏黎士菌作为棒状杆菌中的少见菌,因革兰染色涂片为革兰阳性棒状杆菌,常规思维我们会认为它是污染菌或是皮肤正常菌群,但是越来越多的研究报道发现耳炎苏黎士菌可以引起人体部位的感染,所以在今后的微生物检验中碰到棒状杆菌我们要谨慎对待,多查阅相关书籍或文献,为临床的早期诊断及治疗提供更有力的依据。
参考资料(上下滑动)
[1] Funke G, Stubbs S, Altwegg M, Carlotti A, Collins MD. Turicella otitidis gen. nov., sp. nov., a coryneform bacterium isolated from patients with otitis media. Int J Syst Bacteriol. 1994 Apr;44(2):270-3. doi: 10.1099/00207713-44-2-270. PMID: 8186090.
[2] Schulthess B, Bloemberg GV, Zbinden R, Böttger EC, Hombach M. Evaluation of the Bruker MALDI Biotyper for identification of Gram-positive rods: development of a diagnostic algorithm for the clinical laboratory. J Clin Microbiol. 2014 Apr;52(4):1089-97. doi: 10.1128/JCM.02399-13. Epub 2014 Jan 22. PMID: 24452159; PMCID: PMC3993486.
[3] Priyadarshini SR, Behera HS, Sahu S, Dutta A. Turicella otitidis: a rare agent causing microbial keratitis. BMJ Case Rep. 2021 Jul 1;14(7):e241371. doi: 10.1136/bcr-2020-241371. PMID: 34210697; PMCID: PMC8252681.
[4] Loïez C, Wallet F, Fruchart A, Husson MO, Courcol RJ. Turicella otitidis in a bacteremic child with acute lymphoblastic leukemia. Clin Microbiol Infect. 2002 Nov;8(11):758-9. doi: 10.1046/j.1469-0691.2002.00474.x. PMID: 12445017.
[5] Koumaki D, Koumaki V, Boumpoucheropoulos S, Katoulis A, Bitados P, Stefanidou M, Krasagakis K. Turicella otitidis as an Unusual Agent Causing Palmoplantar Eczema: An Emerging Pathogen. Eur J Case Rep Intern Med. 2020 Feb 10;7(2):001458. doi: 10.12890/2020_001458. PMID: 32133318; PMCID: PMC7050971.
[6] Greninger AL, Kozyreva V, Truong CL, Graves M, Chaturvedi V. Draft Genome Sequence of Turicella otitidis TD1, Isolated from a Patient with Bacteremia. Genome Announc. 2015 Sep 17;3(5):e01060-15. doi: 10.1128/genomeA.01060-15. PMID: 26383669; PMCID: PMC4574374.
[7] Funke G, Pünter V, von Graevenitz A. Antimicrobial susceptibility patterns of some recently established coryneform bacteria. Antimicrob Agents Chemother. 1996 Dec;40(12):2874-8. doi: 10.1128/AAC.40.12.2874. PMID: 9124857; PMCID: PMC163638.
[8] Boumghar-Bourtchai L, Chardon H, Malbruny B, Mezghani S, Leclercq R, Dhalluin A. Resistance to macrolides by ribosomal mutation in clinical isolates of Turicella otitidis. Int J Antimicrob Agents. 2009 Sep;34(3):274-7. doi: 10.1016/j.ijantimicag.2009.03.023. Epub 2009 May 2. PMID: 19414240.
[9] Roth RR, James WD. Microbial ecology of the skin. Annu Rev Microbiol. 1988;42:441-64. doi: 10.1146/annurev.mi.42.100188.002301. PMID: 3144238.
[10] Holzmann D, Funke G, Linder T, Nadal D. Turicella otitidis and Corynebacterium auris do not cause otitis media with effusion in children. Pediatr Infect Dis J. 2002 Dec;21(12):1124-6. doi: 10.1097/00006454-200212000-00007. PMID: 12488661.

卢洪飞
主管技师,硕士研究生,毕业于南昌大学,现就职于赣南医学院第一附属医院检验科,主要从事临床微生物检验的相关工作。2022年3月开始在北京大学人民医院进修学习半年,此病例亦来源于此。
END
作者|卢洪飞(赣南医学院第一附属医院)
审校|王占伟(北京大学人民医院)

