2016-04-29 15:53
作者 余跃天

审稿人:余方友 陈宏斌

What’s new in ventilator-associated pneumonia?
呼吸机相关性肺炎进展
译者:余跃天 上海交通大学医学院附属仁济医院 重症医学科

前言:
呼吸机相关性肺炎(VAP)典型临床表现曾一度被认为与社区获得性肺炎(CAP)相似。许多随机对照试验甚至将咳嗽及胸膜疼痛作为VAP的首发临床表现。然而,相对于血源性感染患者中常表现为突发的寒颤和体温升高,机械通气患者出现下呼吸道感染后往往伴有持续的低氧血症(有时甚至伴有低血压),两者症状截然不同。
呼吸机相关性肺炎及呼吸机相关性支气管炎(VAT)的诊断:
呼吸机相关性肺炎及支气管炎的诊断标准包含很多主观性部分[如:胸部X光平片(CRX),气道分泌物性状的评估,甚至患者胸部听诊],因此对于同一患者是否诊断为VAP,各临床医师之间存在较大的差异。近期发表的一项前瞻性调查报告也表明,对于患者是否诊断为VAP,由于标准不一,无法达成共识,这一现象也突出反映了目前我们所采用的VAP定义存在较大局限性。
需要再次声明的是,机械通气患者下呼吸道感染原因及类型与CAP患者是截然不同的。这就犹如一名进行心脏外科手术患者是无法与一名遭受创伤患者同类比较一样。肺移植患者术后若继发肺部感染,其临床表现与移植后急性排异反应类似,但治疗方案却截然不同(增加/减少免疫抑制剂使用),对于此类患者的治疗是目前存在的特有挑战。近期Riera及其团队研究报道,VAP可增加住院患者死亡率(42.9 vs 11.5 %; p = 0.01),而VAT不增加住院患者死亡率(14.0 vs 14.7 %;p = 0.9),但两者均至少将机械通气时间延长了一周。在纳入研究的患者中,VAT发病率为VAP的两倍。
对于VAP患者进行治疗决策时,我们更应把焦点集中于患者的并发症上,比如由呼吸道感染引起的低氧症状。美国疾病管理及预防中心(CDC)目前诊断VAT的标准基于如下几点: CXR无新发渗出性表现,且患者具有典型的呼吸道感染症状并伴有至少一项微生物学诊断标准。然而,目前的诊断标准缺少客观性依据,且不同医师对于机械通气患者CXR的解读亦存在较大的异质性,使得仅凭借CXR作出诊断困难重重。依靠肺部超声来代替CXR作为VAP诊断依据在不远的将来可能会有更好的应用前景。
监测:
Klompas and Kalil近期提出了呼吸机相关性并发症(VAC)这一定义,VAC定义为: 在吸入氧浓度(FiO2)或呼气末正压(PEEP)稳定或下降持续≥2天之后,FiO2增加≥15%或PEEP增加≥2.5 cm水柱持续≥2天。相对而言,此定义较为简单客观,且以监测疾病发生为目的。VAC这一定义的提出,将监测重点由肺炎转为机械通气相关性并发症。由于许多与机械通气相关的并发症在危重症患者护理过程中无法完全避免,因此,对于VAP“零容忍”这一观点将渐渐演变成不那么切实可行。
CDC目前采用VAC这样一个新定义,将之前仅仅关注于肺炎扩展为对于机械通气患者预后及并发症的关注。VAC这一定义简单、客观,且与VAP相比更加针对于关注机械通气患者的不良预后。然而据报道,同时符合VAP及感染相关的机械通气并发症(iVACs)患者低于30%。事实上,大部分的VAP患者由于并不需要明显增加呼吸机参数设置,因此无法将其纳入iVACs的范围。换而言之,低氧或乏氧表现在VAP中并非一定存在,其临床意义仍然值得探寻。此外,我们也不能想当然的认为VAC是一个绝对客观的指标,其定义仍然存在潜在的可变因素,包括:监测人员对于患者每日病情变化的人为评估、对于每日所需最低呼吸支持条件处理及对于呼吸机及时参数调节记录分析系统的差异等等。且VAC最大的潜在缺陷是未将使用俯卧位通气、高频振荡通气及严重缺氧需立即抢救的急危重患者包括在内。与VAP的大部分患者不同,VAT的发病机制目前尚未完全明确。因此,iVAC对于临床医生而言更多的是一个监测性的概念,以决定今后的治疗方案,而不是一个诊断性的概念,用来决定是否启动抗生素治疗。
治疗:
Beta内酰胺酶抑制剂(如:阿维巴坦)与Beta内酰胺类或碳青霉烯类抗生素联合使用,可以扩展抗菌谱,并使抗感染治疗更加有效。虽然指南中尚无明确的推荐意见,但使用新型雾化吸入装置进行抗生素雾化治疗已经开始成为多重耐药菌引起VAP的辅助治疗手段之一。同时,有研究证实根据患者缺氧程度对于患者进行分级处理可获得更多潜在收益,且对于并发症的识别将更加明确迅速。目前抗生素替代疗法作为VAP的辅助治疗进一步被发展,近期的临床研究表明,使用包括抗生素替代疗法在内的新型治疗方案治疗不同血清型铜绿假单胞菌引起的VAP,其最终临床预后也不同。
新型微生物学诊断方法:
即时检验可以快速准确识别耐药基因,从而提高初始治疗的准确性并改善预后。分子生物学诊断工具、代谢组学、蛋白质组学等均存在广泛的进一步研究前景。事实上,VAP患者更需要进行“个体化”的检验方案。由于Genexpert(一种全自动一体化实时荧光定量PCR仪)已经广泛应用于快速病原学鉴定,因此,患者初始抗感染治疗启动不仅要基于已知的流行病学危险因素(合并症、住院时间、先前抗生素暴露)或细菌革兰染色情况,也要基于早期快速检测到的耐药基因(如:mecA或超广谱Beta内酰胺酶)。基质辅助激光解吸电离飞行时间质谱(MALDI-TOF)技术的进一步发展,使得早期快速识别病原菌及耐药株或碳青霉烯酶成为可能。
预后评估:
VAP的治疗方案需根据临床症状改变及时作出相应调整(图1),而相关生物标记物的监测也起到至关重要的作用。Esperatti等学者的研究证明,目前已有一系列的因素可以预测ICU获得性肺炎患者28天内不良事件的发生,例如患者氧合指数或SOFA评分自诊断VAP第1日至第5日若改善不明显,可以导致其28日内机械通气时间延长且死亡率增加。炎性生物标记物水平高提示较强的炎性应答反应,往往也导致不良预后。
结论:
对于气管插管行有创机械通气的患者,呼吸道感染往往可以发展为严重脓毒症甚至脓毒症休克。VAP一旦发生,病情进展较为迅速。呼吸道脓性分泌物送检对于VAP诊断极为重要,而胸片及其他与感染相关的典型症状则排在次要地位。即使给予相应治疗,患者若发生VAP或VAT仍导致机械通气时间延长及ICU住院时间延长。缺氧是下呼吸道感染的典型症状,因此需要加强对于患者新发缺氧症状的关注,并以此为基础,进行及时的相关处理。
图1:
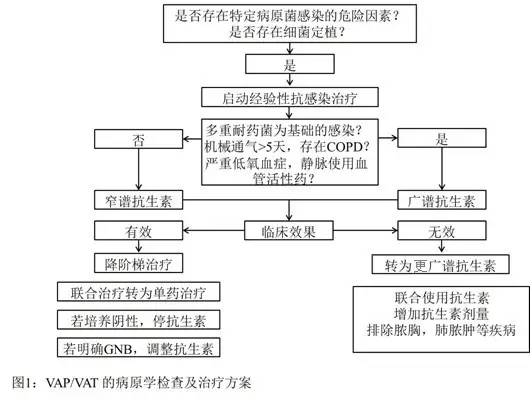

原文出处:What’s new in ventilator-associated pneumonia?Intensive Care Med. DOI 10.1007/s00134-015-3909-8
点击下面的“阅读原文”,即可下载原文

以上文章为京港感染论坛独家编辑,转载需要获得许可,并标明来源,投稿热线:pidmic@126.com。


