2019-04-17 17:44
作者 谢万木


【引言】
老年女性,持续发热,病因不详,大量抗菌药物使用对病情到底是帮助,还是盲目?临床遇到“难治性肺炎”或“无反应肺炎”,因遵循哪些流程有助于最终诊断?继续试药还是积极各项有创检查?这里可能会有你的答案。

【病情介绍】
患者女性,71岁,主因”发热、咳嗽、咳痰20天”于2018年7月2日入住中日医院呼吸中心国际部病区。
患者2018年6月10日自觉受凉后出现发热,体温最高39℃,无畏寒寒战、咳嗽咳痰等不适,就诊外院查血常规:WBC 7.1×109/L,NEUT# 6.42×109/L,NE 90.4%,Hb 93g/L,血气分析(未吸氧):PH 7.50,pCO2 33.7mmHg,pO2 69mmHg,HCO3- 26.1mmol/L,胸部CT提示右中叶实变、双下肺支气管血管束周围结节样实变影。(如图1)
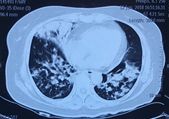
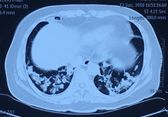
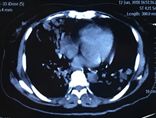
图1:胸部CT(2018年6月12日)
院外予以莫西沙星、美洛西林舒巴坦、头孢曲松、帕拉米韦治疗5天。仍每日发热,体温最高39℃,逐渐出现咳嗽、咳白粘痰。调整为美罗培南及左氧氟沙星一周,仍发热。外院行气管镜检查未见异常、病原学均阴性。调整抗生素为头孢哌酮舒巴坦及利奈唑胺1周,仍持续发热。间断予以地塞米松5mg,体温可正常27h,后仅可维持16h,发病来体重下降8kg。
患者既往病史:患者1个半月前(2018年5月24日)突发右下腹痛,就诊外院考虑小肠穿孔(术中探查发现为鱼刺所致),行小肠修补术+阑尾切除术,病理提示急性浅表性阑尾炎,术后无不适。1月前(2018年6月4日)无明显诱因出现恶心、腹胀,无明确呕吐,外院考虑不全肠梗阻,予以胃肠减压2天、口服石蜡油约500ml、甘油灌肠后症状好转,期间否认误吸及呛咳情况。
入院查体:T 36.4℃ HR 80次/分 RR 18次/分 BP123/80mmHg,全身浅表淋巴结无肿大,双肺叩诊清音,双肺呼吸音粗,双下肺散在湿啰音,无胸膜摩擦音。心律齐,各瓣膜听诊区未闻及杂音。下腹15cm手术瘢痕,腹部平软,无压痛、反跳痛,未触及包块。下肢无浮肿。
入院后复查胸部CT(图2)提示右肺中叶、双肺下叶实变,双下叶沿支气管束分布的融合实变,较前明显加重。

患者发热1月,影像学表现为右中叶、双下叶进展性肺实变,应用多种抗生素治疗,效果不佳。肺炎诊断是否正确?如果是肺炎,什么感染?下一步如何明确诊断?如何治疗?
收入呼吸中心国际部后,与呼吸感染专家联合查房,综合评估患者临床、实验室及影像学资料,符合肺炎改变,然而究竟是感染性?亦或是非感染导致上述肺炎性改变?仍存疑。
再次气管镜检查,通过气管镜获取下呼吸道标本,留取病原学检查非常必要。结果:气管镜下未见异常,肺泡灌洗液病原学均阴性。
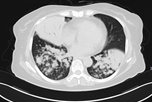
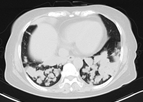
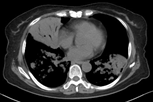
图2:胸部CT(2018年7月6日,发病后约1月)
下一步如何处理?
鉴于患者多发肺部实变,感染证据尚不足,有必要行经皮肺穿刺活检,穿刺标本行病理学和病原学检查。病理提示肺泡腔内可见大量泡沫样脂性物,特殊染色未见明确病原菌,苏丹III染色弱阳性,符合脂质性肺炎的表现(如图3)。
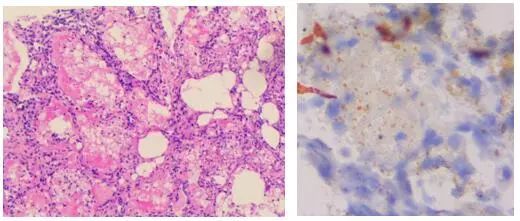
图3:①经皮肺穿刺HE染色 ②苏丹III染色
揭晓病理结果之前,我们反复询问患者,患者及家属均明确否认曾存在误吸及进食呛咳情况,结合患者肠梗阻及服用石蜡油病史,且无自觉症状的隐匿性误吸并不少见,综合临床-影像-病理学结果,外源性脂质性肺炎诊断明确。
针对脂质性肺炎,予以泼尼松40mg qd口服,逐渐减量,患者症状逐渐好转。治疗2月复诊,患者已无任何不适,胸部CT较前明显好转(如图4)。
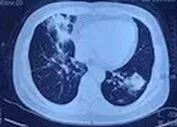
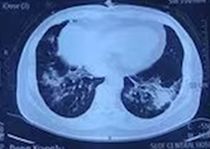
图4 :胸部CT(2018年10月4日,治疗后2月余)
【评析】
发热伴有肺部阴影,往往首诊“肺炎”,临床纠结于抗菌药物治疗与临床症状无法改善,因此会过度或不合理使用抗菌药物,激素,退热药物等。然后细致的病史询问及准确的病原学或病理学检查,有助于疾病诊断。鼻饲石蜡油病史,这是很多患者容易采用的通便方式,需要时刻警惕因为误吸而导致的外源性脂质性肺炎的可能;病理学检查具有重要意义。
另:中日医院呼吸中心国际部病区在医院大力支持下于2018年7月2日正式成立,其目标是依托我院呼吸中心的学科优势,为国内外呼吸系统疾病患者提供优质、专业、体现国际化医疗水准的医疗照护和健康管理。半年以来,国际部病区医护人员不怕辛劳,承担了不少疑难危重患者的救治,有付出,也有收获。在此整理部分国际部病区诊治的病例,与大家分享。(呼吸中心国际部病房联系电话:010-84205779,18610288120)
作者:翟天姝 谢万木 中日医院呼吸与危重症医学科
审阅:曹彬 王一民 中日友好医院


