2018-05-04 18:37
作者 京港感染论坛



2018年4月,第41卷《中华结核和呼吸杂志》发布了中华医学会呼吸病学会感染学组撰写的《中国成年人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版)》。通讯作者、总负责是上海交通大学瑞金医院瞿介明教授;总执笔是南京军区总医院施毅教授;总协调是上海长海医院黄怡教授;核心组计13位专家、写作组计28位专家等,谨致敬意!
正如中日友好医院王一民医生所言,2018刚刚走过四分之一,中华医学会呼吸病学分会就推出了两部重头指南——肺血管组推出了中国肺栓塞指南;感染学组历时3年,跨越近20年时间隆重发布2018版中国成年人HAP/VAP诊疗指南(上一版指南是1999年,名称为《医院获得性肺炎诊断和治疗指南(草案)》)。应该说,该指南的发布是国内肺炎临床诊治、研究领域的隆重盛事。京港感染论坛就该指南的撰写、实用采访了国内相关领域的同仁。

一、指南的循证医学信息
该指南的前言部分,除了背景、适用范围外,就指南的循证医学证据、推荐进行了介绍。对此,清华大学附属垂杨柳医院检验科宁永忠点评如下。
该指南正文明确提到:
证据等级和推荐等级参照中华医学会2016版社区获得性肺炎指南。宁按,CAP指南是肺炎领域国内第一次基于国际指南制定原则进行的尝试,积累了撰写经验,效果良好。本指南是基于上述经验和实用效果,进行的进一步探索。就笔者所知,感染病领域除了肝炎外,肺炎的指南撰写在国内最具代表性与领先性。
证据等级,是对证据质量进行评价;推荐等级,是对某干预措施利大于弊的确定度的评价。宁按,这与国际一致。不过通过表1可知,证据等级I包括了国际权威指南,这与国际不同。
证据等级与推荐等级并不完全对应。宁按,这一点与国际相同。证据等级高而推荐低,说明业界不认可该证据;反之,主要是一些无法进行随机双盲对照试验的情形。
同等循证医学证据等级的前提下,优先采纳国内证据。宁按,国内指南面临的最大难点即是本土证据。这一句既是文字本义,也凸显了国内的专业压力。
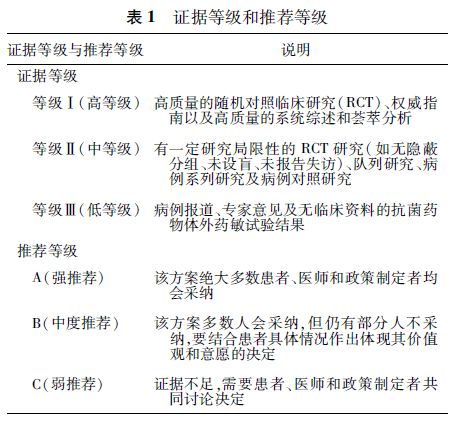
通过上述信息可知,撰写专家在国际标准与本土实际之间,找到了一条折中道路。这是一种可贵的尝试,也是未来指南制作完全国际化的必然前奏。
二、定义

对HAP和VAP的定义,清华大学附属垂杨柳医院彭振丽主任点评如下。指南的 “定义”部分,较中华医学会呼吸病学分会2009版指南,即《医院获得性肺炎诊断和治疗指南(草案)》,有了明显进步,定义内涵更清晰、明确。HAP是指患者在住院期间发生的肺炎,不再包括老年护理院、康复院发生的肺炎,移除了医疗保健相关性肺炎(HCAP)的概念。把VAP作为HAP的特殊类型区别对待。关于VAP的定义,采纳了中华医学会重症医学分会《呼吸机相关性肺炎诊断、治疗和预防指南(2013)》的定义。同时明确,因病情加重而接受气管插管和机械通气治疗的HAP患者,仍然属于HAP。接受无创通气治疗的住院患者发生的肺炎,仍归于狭义的HAP范畴。机械通气撤机、拔管后48小时内发生的肺炎,也属于VAP范畴。
欧洲呼吸学会(ERS)联合欧洲危重病医学会(ESICM)、欧洲临床微生物与感染性疾病学会(ESCMID)以及拉丁美洲胸科协会(ALAT)于2017年共同发布的《医院获得性肺炎和呼吸机相关肺炎的管理指南》中,HAP是由在医院环境中的病原体引起的肺实质感染。HAP发生于入院48小时以后,通常潜伏期至少2天。在HAP中,VAP是接受机械通气治疗至少48小时的ICU患者发生的肺炎。感染后需要机械通气治疗的严重HAP患者,不属于VAP。该指南未包括HCAP。
美国感染病学会(IDSA)和美国胸科学会(ATS)于2016年发布的《成年人医院获得性肺炎和呼吸机相关性肺炎的管理临床实践指南》中,“HAP” 一词特指与机械通气无关的医院获得性肺炎,HAP与VAP分属于两个不同的组,是相互独立的。移除了HCAP的概念。英国国家卫生与临床优化研究所(NICE)于2014年发布的《成年人肺炎的诊断和管理》中,HAP是入院时不处于潜伏期,入院48小时或48小时后发生的肺炎。HAP不包括呼吸机相关性肺炎。
加拿大医学微生物与感染病协会(AMMI)于2008年发表的《成年人医院获得性肺炎和呼吸机相关性肺炎的临床实践指南》中,HAP被定义为病原微生物引起的肺实质感染,入院时不存在也不处于潜伏期,也就是说,发生于入院48小时后。
发布于2014年的《亚洲耐甲氧西林金黄色葡萄球菌院内获得性肺炎管理共识》中,院内获得性肺炎(Nosocomial pneumonia,NP) 采用了2005年美国胸科学会(ATS)和美国传染病学会(IDSA)的定义,指的是HAP、VAP和HCAP。
对比国内外指南,业界已普遍认为,VAP与HAP在临床特征、经验性治疗和预防策略上存在较大差异,需要区别对待。同时普遍摒弃医疗保健相关性肺炎(HCAP)的术语,或者认为其不属于HAP,应按CAP管理。我国指南对HAP、VAP的描述更严谨,可应用性强,便于临床实践。
三、危险因素

关于危险因素,清华大学附属垂杨柳医院呼吸科薛兵主任点评如下。HAP/VAP的危险因素涉及到各个方面,主要包括内源性危险因素和外源性危险因素,多数患者发病与自身因素有关。
在诸多危险因素中,有基础病伴昏迷或颅脑创伤、有创机械通气、住ICU、住院时间延长、颅胸腹手术、抗生素联合应用等常见相关的危险因素中。首先基础病伴有昏迷或颅脑创伤是很重要的危险因素之一,原因是复杂的病情导致机体免疫功能下降,昏迷时大多数伴有咳嗽能力丧失、患者清除气道分泌物能力减弱、吞咽功能减退,增加了误吸的可能性。其次有创机械通气为另一个常见的危险因素,可能因为气管插管和气道切开直接破坏了气道的保护屏障。抗生素的使用也是医院获得性肺炎发生的重要危险因素,感染前使用抗生素的种类越多越容易发生医院获得性肺感染。在我国目前住院患者滥用抗生素现象仍较多,应用广谱抗生素以及联合使用抗生素导致耐药菌株的繁殖。
在外源性影响因素中,交叉感染(手污染及呼吸器械)在临床中容易被忽视,尤其是医护人员、卫生员以及病房陪护手卫生做的不到位,可以引起病房广泛的交叉感染。此类情况的发生与医院级别有明显的相关性,医院级别越低发生感染的几率越大。此种情况的出现可能与更高级别的医院有更完善的院感防护措施相关。
患者往往因多种因素同时存在或混杂,导致HAP/VAP的发生,发展。患者的年龄、基础疾病、营养状态等基础状况是很难改善的,有必要的有创操作及药物治疗是临床中无法避免的。因此寻找临床中可控因素并积极加以防控,比如VAP的预防应从减少使用有创机械通气为突破点;切实杜绝抗生素的滥用及不合理的联合应用;临床手卫生是否落实到位等诸多问题,将这些可控的危险因素防控到位,才能有效的减少HAP/VAP的发生率。另一方面对于HAP/VAP临床工作者更多的关注对于HAP/VAP的诊断;引起感染的致病菌是什么;临床疗效如何。如果我们能在院内感染危险因素的防控上多花一些时间,是否能达到事半功倍的作用呢?答案是显然的。
四、病原谱
原文表3和表4,是HAP/VAP国内研究报道的病原谱。对此,山东省菏泽市立医院时黎明进行点评。新版指南较2009版《医院获得性肺炎诊断和治疗指南(草案)》强调了HAP/VAP常见病原菌的分布及其耐药性特点随地区、医院等级、患者人群及暴露于抗菌药物的情况不同而异,并且随时间而改变。这与IDSA/ATS 2016版《成年人医院获得性肺炎和呼吸机相关性肺炎的管理临床实践指南》理念相同。HAP/VAP病原谱及耐药谱有其地域性、时令性,国外指南不能全部照搬,国内指南病原谱也要结合当地情况,特别是所在辖区所在时节的监测数据更为重要,强调了病原学及耐药性的时空特点,即时间和空间的不同其病原谱及耐药谱也不尽相同。更强调了当地医院的病原学监测数据的重要性,在经验性治疗时应根据及时更新的本地区、本医院甚至特定科室的细菌耐药特点针对性选择抗菌药物。
新版指南特别指出了基层医院在确定经验性治疗方案时不能完全参照城市大医院的数据,而应尽量参考当地医院微生物学的资料。这正是新版指南病原学的精髓所在,望基层医院按照相关业内规范及专家共识建设微生物实验室,为临床提供有价值的参考数据,指导临床合理应用抗菌药物,遏制细菌耐药。
病原谱及耐药谱来源标本类型大部分为痰标本,这部分标本中不合格标本有一定占比,另外无法体现感染还是定植菌,参考价值相对低,血液和胸水及组织标本占比少,因此数据存在一定的局限性,真实体现真正HAP/VAP病原菌的分布及其耐药性有待考验。
2007-2013年CARES有关HAP/VAP的耐药性数据显示,MDR铜绿假单胞菌的分离率呈逐年下降的趋势,MDR鲍曼不动杆菌的分离率呈逐年上升的趋势,特别是CRE呈上升趋势,尤其是碳青霉烯耐药肺炎克雷伯菌。MDR鲍曼不动杆菌要结合临床综合考虑定植还是感染,但是CRE必须重视,其致死率较高。
非免疫缺陷患者的HAP/VAP通常由细菌感染引起,由病毒或真菌引起者较少。新版指南免疫缺陷患者的HAP/VAP病原谱没有提到,其病原谱除细菌外真菌近几年呈现上升趋势,应引起我们的重视。
清华大学附属垂杨柳医院宁永忠点评如下。表3和表4下面的说明中,都提到了单中心回顾性研究、大部分为痰标本,数据有局限性。这体现了指南写作团队的清醒与难处。国际调查前四也是铜绿、鲍曼、肺克加金葡,在没有更好的证据之前,我们可以暂时按此数据来理解流行病学分布与经验治疗处理。对碳青霉烯类耐药率高的地区/病房,覆盖碳青霉烯类耐药的阴性菌,自然是逻辑必须。对碳青霉烯类耐药率低的地区/病房,相信不难选择。
这里有挑战性的是金葡菌。构成比在10%上下,不好说经验治疗是否一定要覆盖;超过20%则一定要覆盖了。所以,这主要取决于所在病房的构成比。如果确定覆盖,则大型医院的MRSA构成比高,需要覆盖MRSA。这四种菌的痰分离株,确定是病原的概率不高;但没有分离,排除该菌感染却比较可靠。由此,金葡菌先覆盖而后没有分离,可以及时停药。
五、病原学诊断和技术
指南“诊断与鉴别诊断”部分,包涵“病原学诊断”与“实验室技术在诊疗中的应用价值”。温州医科大学检验医学院杜季梅教授提到,关于病原诊断在HAP诊断的地位:病原学诊断在HAP和CAP治疗中具有重要作用。但细菌培养结果是否为被检患者的病原菌,这个问题是临床医生最关心的。现有的病原学诊断技术,无论是传统培养,还是免疫学检查,或者是分子生物学检测,仅能够保证对标本负责,能够提供给临床的信息仅仅是在被检测者所留标本中发现了哪些细菌,它们对哪些抗生素敏感,对哪些抗生素耐药。因此如何准确确定病原菌,排除定植菌的干扰仍旧是需要着重强调的问题,这个问题涉及患者临床症状、医生临床经验、本院流行耐药株、标本留取是否正确,实验室检测是否可靠等多方面,故在强调检测HAP的检验标本种类、意义的同时,最好能增加指导如何精准寻找病原。
清华大学附属垂杨柳医院宁永忠点评如下。原文五、(二)给出了病原学诊断标准:
1.确定致病菌时,指南强调了基于临床诊断,与临床表现相符。
2.下呼吸道分泌物合格标准给出了两条:PMN>25/LPF而EC<10/LPF,或二者比例超过2.5:1。
3.提及的标本包括下呼吸道分泌物、PSB、BALF、肺组织和无菌体液。
4.真菌单独提出了肺组织病理学和直接镜检见到真菌+组织损害证据。宁按,涂片方式指南没有给出细菌学直接镜检。
5.抗体与核酸检查。宁按,没有提抗原检查。
在五、(四)实验室技术在诊疗中的应用价值中,指南就技术细节给出了说明。包括:
1.强调了先涂片再培养、抗原、核酸检查(IIIC)。
2.对判断预后,侵袭性标本定量培养比非侵袭性标本半定量培养,没有优势。
3.建议先非侵袭性方式采集标本。对特殊情况,再通过侵袭性方式(IIIB)。
4.对VAP,可以通过侵袭性方式采集标本确定病原;每周2次分泌物培养有助于预测VAP病原;定量培养转为阴性,有助于判断停药(IIB)。宁按:这句话说明了培养的意义。
5.指南给出了定量培养的阈值。
6.指南给出了判断是否致病的基本原则。不过实践起来,依然很有难度,如前文杜教授所言。
综上,在病原学诊断和技术这个角度,指南给出了明确而实用的推荐,相信大家能够有所收获,对实际工作能够有所帮助。
六、临床诊疗思路
中日友好医院王一民医生就此点评:阅读指南过后,由衷钦佩施毅教授领衔的写作团队做出的巨大贡献。与欧美HAP/VAP诊疗指南有所不同的是,我国指南中第六部分“临床诊疗思路”内容引起笔者关注。2016年我国CAP指南发布,指南中核心内容是“肺炎诊治六步法”,从疾病诊断,严重程度评估,到评估病原体经验性抗菌药物选择,以及疗效评估进行高度凝练。此版HAP/VAP指南也提出诊疗思路四步法。第一步诊断及评估病情与耐药风险,第二步留取标本启动治疗,第三步治疗反应再评估,第四步监测病情做后续调整。
应该说,HAP比CAP病死率高,相关病死率15%-38.2%,尤其是出现多重耐药细菌感染和相关并发症时死亡率更高。同时,HAP疾病特点决定了它较CAP更加复杂,简单的“四步法”不足以概括HAP诊疗全貌,尤其充分考虑到目前抗菌药物滥用,细菌严重耐药的国情,个人认为各级医院医生应当以此“四步法”为索引,跳出“四步法”,丰富做好各级医疗机构的“四步法”或者临床路径。
第一步,临床诊断难,缺乏金标准,病原诊断更难,往往“得不到,想不到,做不到”。尽管精确诊断存在困难,但是指南再次提醒临床医生着重病情严重程度评估,适当的利用SOFA,qSOFA及各种耐药细菌感染风险危险因素评估来准确评价病情,合理选择用药。各级医疗机构如有条件应标准化病例书写,将各种评估评分列入标准化病历管理中,有助于识别高危风险病人,降低病死风险。
第二步,标本留取一定规范,指南列举合格下呼吸道分泌物、肺组织标本等作为标本类型,涂片、培养、分子生物学,包括高通量测序的价值,除一定规范标本送检,加强血培养等无菌体液培养送检外,目前病原诊断方法还有争议,尤其是高通量测序的适时、审时、正确解读十分重要,选择合适的标本,采取合适的办法确定病原致病,这是未来需要更多循证医学证据的地方。临床经验性治疗也要充分建立在评估病原体,评估耐药风险,评估宿主因素,评估PK/PD原则等方面制定策略,希望通过一个套餐治疗每一种病人不现实也不真实,所以指南强调留取合格标本后早治疗,而治疗方案要个体化。希望再次更新指南能强调个体化的方向,尤其是特殊人群的用药选择。
第三步,治疗反应再评估,临床策略再调整。两军交战,运筹帷幄之中,决胜千里之外。打好HAP治疗之战,不仅是“与菌斗”,还要“与人斗”。疗效评估时间是48-72小时,疗效评估需要综合患者临床特征、体征、影像学变化、感染标志物综合判断。推荐意见IIIC。抗菌药物停药指征也同样需要综合上述标准,尤其是PCT指标,推荐意见IIIB。显然该部分内容国内国外均缺少强有力的临床研究证据,因此诊治过程更依赖临床医生的临床判断和经验,因此不能照搬指南,而且要建立良好的临床思维去构建每一个病人的治疗评估策略。指南虽然给了一些临床处理类型供大家参考,但是无法涵盖全部,需要建立意识(宿主—病原—药物综合),理清思路(评估—治疗—-再评估—再调整)。
第四步,个人认为应该融合到第三步,就是一个反复评估反复调整的过程。但个人经验会在诊疗思路建立着重增加非药物治疗的方面,尤其是早期肺康复和物理治疗工作。如果说第一步是初识敌人,三军受命,第二步是主动出击,获取情报,第三步是敌我交锋,见招拆招,那第四步应该是打扫战场,凯旋修养。“来病如山倒,祛病如抽丝”,因此第四步应该是加强康复,如何通过合理规范的手段促进康复,鼓励患者早活动早恢复。这部分内容在指南中涉及较少,希望指南更新有所关注。
HAP/VAP治疗十分复杂,疾病发生发展受影响因素较多,在诊疗思路建立上,个人遵循的方法可能与指南稍有不同,但是大原则是希望,通过指南阅读来梳理大家对于HAP诊疗的临床思维,希望各级医疗机构都可以按照指南去调整各自实践的临床路径,提供更多地循证医学证据。个人揣摩指南的内容,汇报拙见,仅代表个人观点。
以上文章为京港感染论坛独家编辑,转载需要获得许可,并标明来源,投稿热线:pidmic@126.com


