2016-07-29 13:17
作者 章丹
责任编辑:余方友 陈宏斌

结核病的治疗进展
章丹 余方友 摘译
温州医科大学附属第一医院检验科
原文出处:Horsburgh CR Jr, Barry CE 3rd, Lange C. Treatment of Tuberculosis. N Engl J Med. 2015 Nov 26;373(22):2149-60. doi: 10.1056/NEJMra1413919.
结核病是一场自史前时代的祸害,影响超过900万人,每年导致150万人死亡。结核病的有效治疗方案已经应用了60余年,但这种治疗至少需要6个月,而且耐药率正在全世界范围内不断增加,威胁了治疗的有效性。本文总结了结核病治疗的理论原则、目前的治疗方法、不确定领域和持续的挑战。
结核病的治疗原则
☞由英国医学研究理事会和美国公共卫生服务中心在1948年和1986年之间进行的一系列临床试验显示,完成6个月的多种药物疗程可以治愈药物敏感的结核病,只有低于5- 8%的复发机率。复发通常在多种药物疗程完成后的12个月内发生,表明疾病治疗是不完全的,这些试验表明,使用利福平与异烟肼治疗可以使疗程从18个月缩短到9个月,在疗程最初两个月增加使用吡嗪酰胺能进一步缩短疗程到6个月。在最近的四个临床试验中,试图通过添加氟喹诺酮类来缩短疗程到4个月,但没有取得成功,复发率为13%至20%之间,因此,现在标准的治疗方案包括两个月的至少使用异烟肼、利福平和吡嗪酰胺的诱导期,紧随其后的是4个月的至少使用异烟肼和利福平的巩固期。
☞前2个月有效的治疗中,来自病人的痰标本的活菌培养实验显示出了特征性的双相性杀菌曲线。这表明至少有两个细菌亚群具有不同的内在耐药性:一个亚群在治疗过程中迅速死亡,另一个亚群对药物反应比较慢。第二种杆菌,慢复制或者说是不复制型的亚群被归类为持留菌(图1 b),持留菌被认为是处于对药物反应不敏感的代谢状态,其原因包括在环境因素的变化下(如氧气浓度或pH值)的自身变异或宿主免疫系统驱使下的表型变异。在当前短程疗法中,联合治疗中抗细菌药物的有效性被认为是由不同的细菌的亚种对不同药物的不同反应决定的,这种模式被Mitchison最清晰地阐述,发现一些药物有“杀菌”活性(即迅速杀死繁殖细菌的能力)和另一些药物的“灭菌”活性(即杀死持留或者不复制的细菌)。
☞尽管这个概念模型是有效的,但是仍有一些情况原因不明。经前2个月的结核药物治疗后,大多数病人的痰培养不再有结核杆菌,但许多病人必须完成另外的4个月治疗才能避免复发。6个月的标准药物治疗对药物敏感的疾病虽然时间长但却是必要的,不幸的是,很难判断哪些患者可以用短期疗程就能治愈。临床试验证明,对胸片没有空洞和两个月痰培养阴性的患者用较短的疗程是不成功的,这突显出我们不得不接受标准化结核病治疗:很多情况下,用过度治疗来确保总体患者能治愈。
☞最近的研究表明,许多患者结核分枝杆菌细菌隐藏在抗生素达不到的隔间,这可以解释一些患者长期治疗反应差,尽管痰液里没有细菌,这些患者大多数有隐藏隔间,这是导致肉芽肿、脓肿和空洞的内在原因。广泛而长期的疾病患者通常在这样的隐藏隔间有较多的细菌(图1 b和2),对高级脊椎动物的肺结核模型(猴子和兔子)和结核病患者的研究中,使用专门的成像质谱仪能提供结核药物如何渗透病变组织的空间信息,不同药物的渗透程度各不相同。例如,缩短治疗的常用药物利福平、吡嗪酰胺,能很好地渗透到干酪病灶的中心,莫西沙星在肉芽肿中呈现异构分布,集中在细胞边缘,只有少量渗入干酪病灶的中心,这可能部分解释了,加入莫西沙星的临床试验的方案无法缩短疗程的原因,因此,不使用莫西沙星灭菌可能归因于疾病的特点或这种药物无法杀死顽固的细菌,或两者兼而有之。药物穿透病灶的能力可能是影响特定的药物在疗程中的疗效的重要决定因素,特别是患者长期疾病和具有大量的干酪样坏死的组织中心,血管分布少,或都可能导致减少药物渗入组织。
☞另一个可能的解释为一些临床治疗反应差的患者是由于血药浓度不够引起的,因为低血清药物水平进一步阻碍了药物穿透感染病灶的能力。一个低的血清抗菌药物水平的原因是吸收不足,当和食物同时服用时,异烟肼、利福平、吡嗪酰胺吸收水平减少,而利福喷汀和高脂肪食物同时服用时吸收增加,抗酸药使氟喹诺酮类吸收减少。此外,转运基因产物可以影响药物的吸收,利福平的吸收和排泄的变化已被归因于受这样的基因产物影响,由基因决定的代谢途径也影响血清药物水平。N-乙酰转移酶参与异烟肼清除,编码N-乙酰转移酶(NAT2)基因的变异会导致曝光不足(“快速乙酰化”)或增加肝毒性风险(“慢乙酰化”),这种慢乙酰化基因型在超过50%的白人上表达,临床反应差的结核病治疗与利福平、 吡嗪酰胺血清水平低相关。
☞最后,在临床试验中的早期共识是,多药物化学治疗以防止耐药性的出现是必要的。同时服用至少两个最好是三个药物,明显减少了因出现耐药性而复发的情况。由于结核分枝杆菌没有出现通过转位或接合突变导致耐药性,而是归因于随机的基因突变,随机遗传变异主要是由于DNA复制的错误,在DNA聚合酶作用下,结核分枝杆菌菌株基因不出现大幅度改变。然而,在治疗过程中促进结核分枝杆菌耐药突变的因素还没有得到广泛探讨,氟喹诺酮类药在体外出现了提高细菌突变率的现象。在体内亚临床水平的抗菌药浓度就和导致耐药性的出现有关,除了耐药性突变,结核分枝杆菌遗传突变对结核病的治疗效果没有影响。尽管结核分枝杆菌家系和大量的临床结果之间的流行病学相关性已经被发现,但没有特定的细菌基因或基因产物介导这样的事件。
目前的治疗方法
☞在过去的十年里结核病的诊断快速发展。尽管仍然保留了培养用于诊断和药敏测试,但是基于DNA分子的诊断已广泛使用,包括快速诊断和药敏的初步评估。这些方法促进了结核病治疗方案的及时启动,可以预期对患者个人的有效性。理想情况下,每一个最初隔离的病人应该进行测试,以排除基本耐药;如果资源有限,这样的测试应该至少针对所有有治疗史的病人或与耐药的隔离患者接触过的病人。
☞对药物敏感性结核病的标准治疗方案,起始阶段包括利福平、异烟肼、和吡嗪酰胺,再添加乙胺丁醇为防止对三个核心药物产生耐药性。一旦异烟肼、利福平、吡嗪酰胺的敏感性确认了,乙胺丁醇可以停止服用。对于幼儿,如果已知传染源的结核病是药物敏感性的,这种药物经常被省略,因为乙胺丁醇的毒性作用对儿童是具有威胁的。初始阶段过后,紧随其后的是一个巩固阶段,包括额外的服用利福平、异烟肼的4个月的治疗。
☞药物敏感性结核病的6个月标准治疗方案相比其他细菌的感染疾病治疗的时间是较长的。这样的长期治疗方案对成功治疗造成了两大挑战:管理药物毒性和确保病人坚持完成疗程,药物毒性是可观的,回顾性研究估计有3 - 13%的的类似患者出现肝毒性作用。最近,对药物敏感性肺结核病患者的预期性的队列研究记录了接受标准治疗的患者有15%因为药品不良反应而中断或中止一种或多种药物,导致这些不良反应的患者有7.7%住院治疗、残疾、甚至死亡。据报道有各种各样的不良反应,其中是最常见的是肝毒性作用、胃肠道功能紊乱、过敏反应和关节痛。
☞总的来说,16 - 49%的病人没有完成治疗方案。未能完成治疗方案的原因是多种多样的,包括药物不良反应、治疗费用、羞耻感、当症状消失和痰培养不再有细菌时病人相信治疗成功了。治疗的支持和进行疗程的直接观察对提高依从性是有用的,但没有完全克服这些因素。
☞与药物敏感性结核病比,耐药性结核病治疗方案的依据更少,被证明已经具有或有潜在功效对抗耐药性结核分枝杆菌的药物如表1及附录中的表S1图所示。在对异烟肼耐药(或不可接受异烟肼的毒性)的情况下,对利福平不耐药,那么一个标准的6个月疗程中异烟肼被新一代的氟喹诺酮类(左氧氟沙星和莫西沙星)所取代,预期能达到类似的治疗效果,6个月方案包含前2个月的莫西沙星、利福平、吡嗪酰胺和乙胺丁醇,紧随其后是4个月的利福平和莫西沙星,最近这种方案被证明是有效的。
☞多重耐药(MDR)结核病是由耐异烟肼和利福平(也经常包括其他药物)结核分枝杆菌引起的疾病,它的治疗非常复杂,通常需要有经验的医生指导治疗。只要有可能,最初的治疗方案应该根据从病人分离的结核分枝杆菌的药敏结果为个人量身定做,药敏检测方法包括培养或者DNA分子水平的方法。在药敏结果出来之前,可以根据经验治疗,但是一旦药敏结果出来,治疗方案应及时调整。
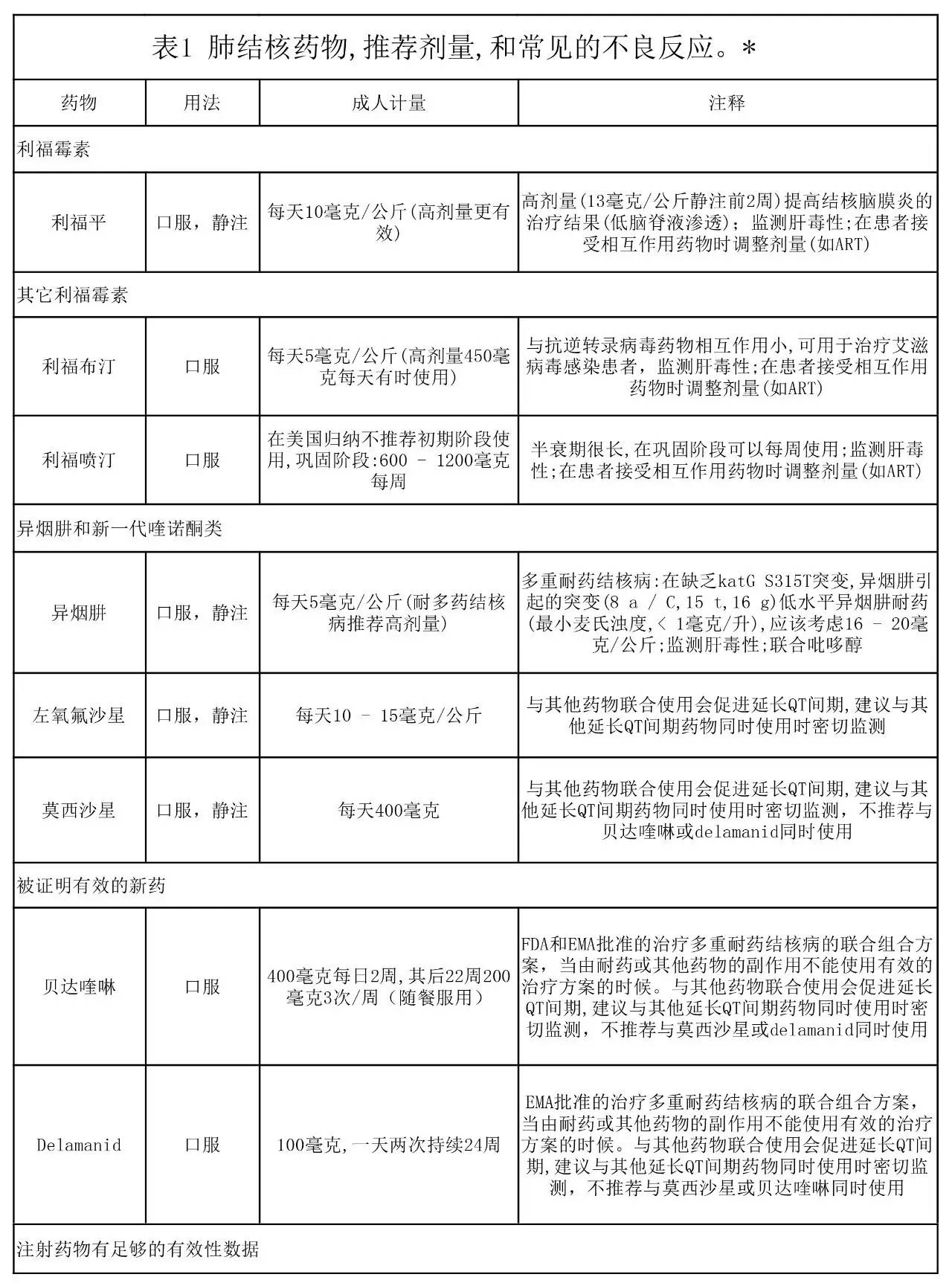
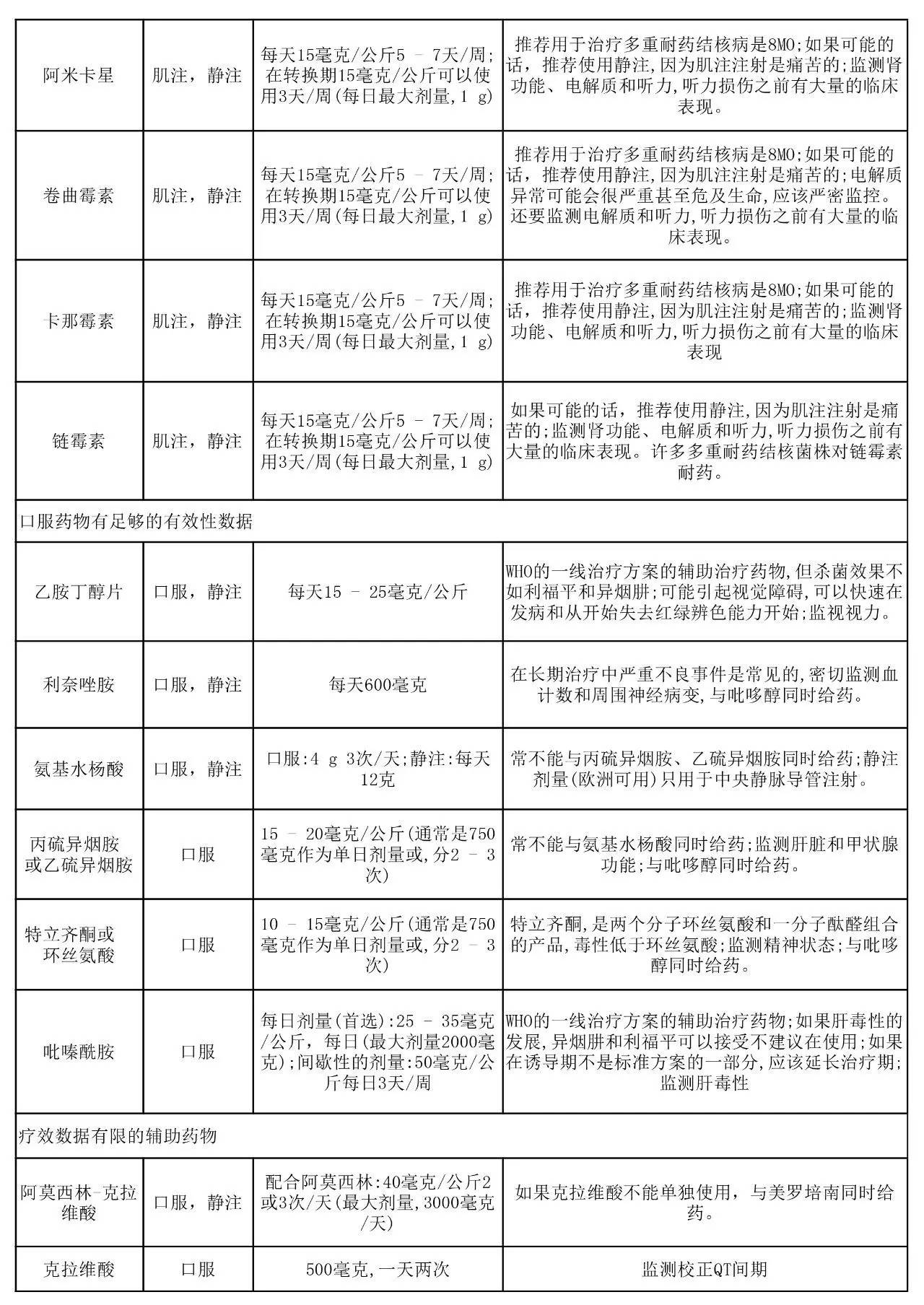
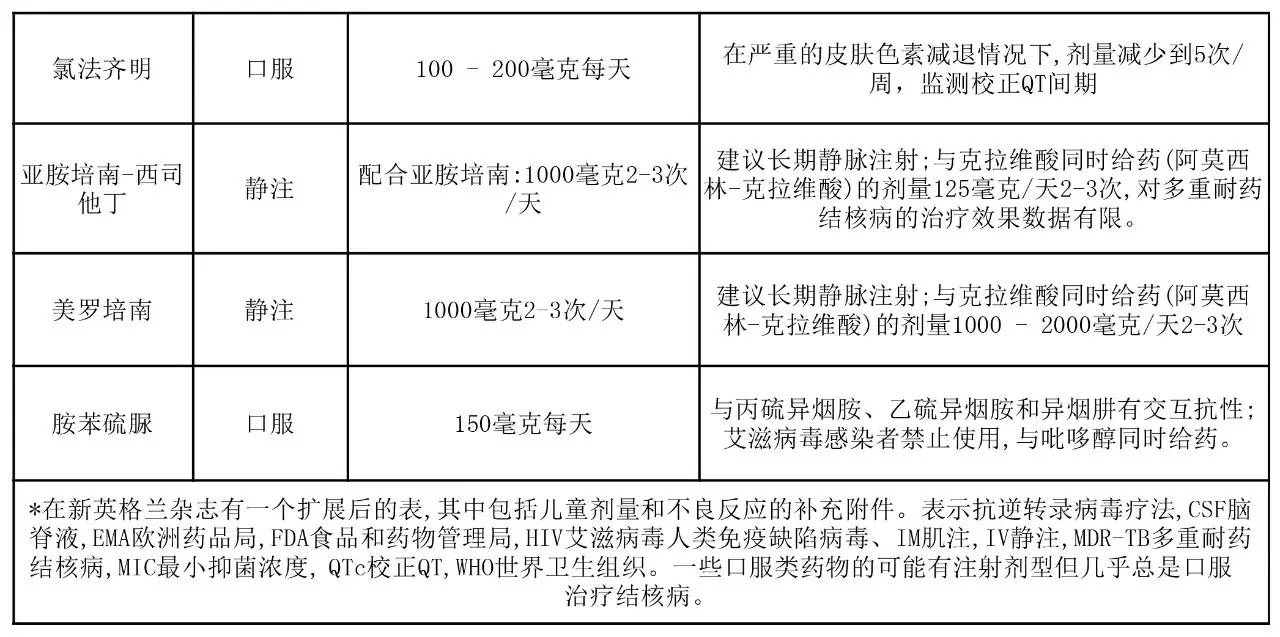
在大量的回顾性数据分析基础上,世界卫生组织(WHO)建议多重耐药结核病最初的治疗方案包括病人的菌株敏感的四种药物(加上吡嗪酰胺,通常没有药敏结果),在诱导期持续6到8个月。多项观测研究表明,病人初期阶段使用更多的敏感药物可以改善预后,需要使用更多的药物可能反映了较弱的抗菌活性,相比与异烟肼、利福平、吡嗪酰胺。此外,这些药物的毒性远高于那些用于治疗药物敏感性结核病(表1、附录中表S1、交互式图形)。多重耐药肺结核的适当治疗时间还有待确定。世卫组织建议至少20个月(包括诱导阶段),但这一建议是基于一个数据库,其中很少包括一些短时间治疗的患者。根据对一个队列研究的观察,在孟加拉国一个包括7种药物的九个月疗程的对多重耐药结核病高强度的治疗方案显示了高比例的成功率,最近,该方案目前正在进行前瞻性、随机、多中心的临床试验评估。这种“孟加拉国方案”和类似的方案已用于治疗被挑选患者维持9到12个月,治愈率85 -89%,很少复发。只有到随机试验的结果出来,否则目前尚不清楚这些结果是否可以被推广。
感染人类免疫缺陷患者(HIV),不管药物敏感性结核病还是耐药性结核病,在治疗结核病同时应该接受抗逆转录病毒治疗。如果他们诊断出结核病时,没有接受抗逆转录病毒治疗。那么在抗结核病治疗启动后,若该患者的CD4 + T细胞计数小于或等于50每立方毫米,2周内开始接受抗逆转录病毒治疗,若该患者的CD4 + T细胞计数每立方毫米数高于50每立方毫米,8周内开始接受抗逆转录病毒治疗。抗结核病药物和抗逆转录病毒药物之间的相互作用很常见,可能需要调整剂量或替换另一种药物。同时接受抗逆转录病毒治疗和肺结核治疗的患者面临高风险的免疫调整炎症综合征(IRIS),即突然全身炎症和细胞因子风暴综合症,通常由一个未被发现的机会性感染导致激活恢复的CD4 + T细胞引起的,通常这样的病人需要密切关注这种情况。

 以上文章为京港感染论坛独家编辑,转载需要获得许可,并标明来源,投稿热线:pidmic@126.com。
以上文章为京港感染论坛独家编辑,转载需要获得许可,并标明来源,投稿热线:pidmic@126.com。
↓↓↓↓↓ 点下方“阅读英文原文”查看更多

