2019-12-19 19:47
作者 田高清 张晓琦

田高清1 张晓琦1
潍坊呼吸病医院呼吸与危重症医学科
呼吸道病毒已经成为社区获得性肺炎重要病原体,流感病毒、腺病毒、呼吸道合胞病毒、鼻病毒、副流感病毒均有不同表现。流感病毒肺炎临床表现,影像学特点逐渐被认识,但是腺病毒肺炎,尤其是重症病例的临床表现及救治要点仍需要引起关注,本文就通过一例规范的腺病毒肺炎诊治过程,为大家梳理临床救治要点。
患者男,23岁,因“咳嗽、间断发热6天,胸闷3天”于2019年03月03日入潍坊呼吸病医院呼吸与危重症医学科。患者入院前6天出现咳嗽、咳少量黄白色粘痰,伴发热,体温38.2℃,发热时伴畏寒及寒战,自服“双黄莲胶囊、阿莫西林、布洛芬”治疗,入院前3天出现胸闷,体温最高达40℃,就诊于当地中医院治疗,行胸部正侧位片考虑肺炎,给予“哌拉西林他唑巴坦、左氧氟沙星、甲泼尼龙”治疗,2018年03月02日,患者仍有发热,就诊于当地人民医院,胸部CT示左肺实变影,左侧胸腔积液,给予“头孢噻肟钠、左氧氟沙星、奥司他韦、喘定”治疗,胸闷进行性加重,03月03日转入我院。患者10余年前曾患癫痫,在外自服“丙戊酸钠缓释片、奥卡西平”治疗,近3年未再出现癫痫发作。无吸烟、饮酒史,无药物过敏史,无化学毒物接触史。否认家族遗传病、传染病史。
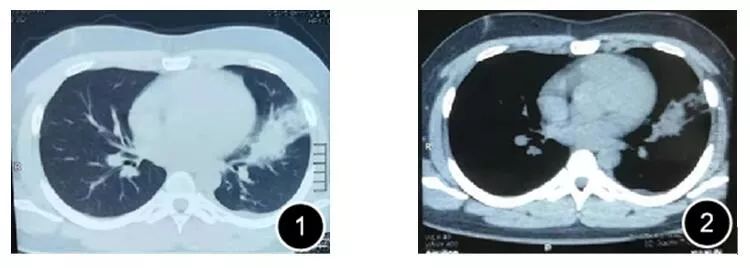
图1-2 胸部CT(2019-03-02)左肺上叶可见斑片状实变影,内见支气管充气征,左侧少量胸腔积液
体检:T39.6℃,P102次/分,R25次/分,血压130/70mmHg,静卧状态指脉氧92%(吸空气条件下),精神欠佳,神志清,喘息貌,呼吸急促、鼻翼煽动,左下肺呼吸音低,余肺呼吸音粗,左肺可闻及少许湿罗音,心率102次/分,心律规则,腹部查体无异常体征,四肢肌力及肌张力正常,双下肢无水肿。
完善检查:血气分析(未吸氧):氧分压 63mmHg↓,二氧化碳分压 28mmHg↓,酸碱度 7.49↑。血常规:白细胞计数 5.02×109/L,淋巴细胞计数 0.73×109/L,中性粒细胞百分数 77.5%,血沉 43mm/h,超敏C反应蛋白 37.72mg/L,血糖 8.04mmol/L,降钙素原 0.915ng/ml,甲型流感病毒核酸检测阴性,乙型流感病毒核酸检测阴性。肺炎链球菌尿抗原、军团菌尿抗原均阴性。
1青年男性,往有癫痫病史,发病时间正值北方流感季节后期;2.发热、胸闷为主要症状,病程短,急性起病;3.院外多种抗生素(3天)及奥司他韦(1天)治疗,效果不佳;4.外周血白细胞计数正常,降钙素原、C反应蛋白升高,淋巴细胞计数降低;5胸部CT示肺部实变影为主,左侧胸腔积液。
患者初步诊断社区获得性肺炎,从初步病原菌评价看青年男性,急性起病,WBC正常,淋巴细胞减少,PCT正常,需要警惕病毒或支原体感染可能,影像学虽不符合流感病毒多叶段磨玻璃改变,但是仍需要警惕其他病毒。入院评估CURB-65评分0分,低危,肺炎严重指数评分(PSI)25分,低危,SMART-COP评分4分,中度风险,MEWS评分5分,高度风险,提示进展到危重症风险大。给予静脉滴注头孢西丁2.0g 8h/d,阿奇霉素注射液 0.5g,1次/d抗感染,间断无创呼吸机改善通气及对症支持治疗。患者病情进展迅速
2019年03月04日行胸部CT示右肺病灶新发,左肺实变明显进展,左侧胸腔积液。(图3-8)
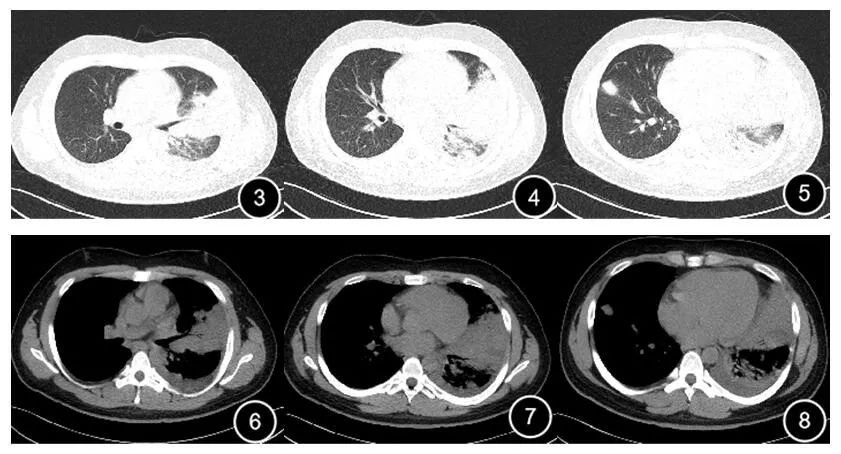
图3-8 左肺上叶大片状实变影,左侧胸腔可见液性密度。右肺上叶可见小片状密度状增高影
03月04日行超声引导下胸腔置管引流术(图9),胸水送检:胸水蛋白44.2g/L 乳酸脱氢酶 1558.3U/L,胸水糖定量 6.92mmol/L,胸水ADA 44.4U/L。胸水细胞学示细胞总数升高,细胞分类正常。(图10)进一步行结核感染T细胞检测、胸水结核杆菌DNA阴性。
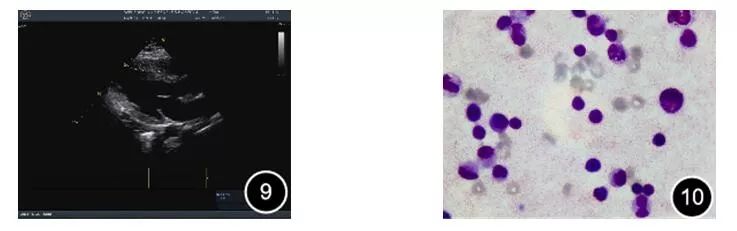
图9 胸部彩超示左侧胸腔积液,深约3cm 图10 胸水细胞学分类未见异常。吉姆萨染色 1000倍
患者仍有发热,胸闷、烦躁明显,无创通气配合较差,肺部病灶进展迅速。
入院当天采集咽拭子腺病毒核酸检测结果提示阳性,结合胸部CT实变影,考虑腺病毒肺炎。给予利巴韦林(0.15g q8h)抗病毒治疗。抗感染治疗方案不变。
患者仍有发热,体温超过38.0℃,烦躁明显,间断胸闷,指脉氧最低87%左右(氧浓度29%)分别对患者多部位标本进行检测,3月5日行胸水腺病毒核酸检测阳性,03月06日血清腺病毒核酸检测阳性,出现病毒血症,多器官受累,考虑患者病毒负荷量大,利巴韦林治疗效果不佳。
迅速调整治疗方案,病原确诊第3天,停用利巴韦林,给予西多福韦 0.45g/1d(5mg/kg,每周1次,用药前静滴生理盐水1L水化,用药前3小时口服丙磺舒 2g,静滴时间不小于1小时,给药后2小时、8小时予丙磺舒1g)。
患者胸闷改善,血气分析示氧分压 84mmHg,血氧饱和度97% 吸氧浓度29%;未再发热,体温小于38.0℃,白细胞计数 9.14×109/L,淋巴细胞计数 1.73×109/L,中性粒细胞百分数 71.5%,血沉 70mm/h,超敏C反应蛋白 38.87mg/L,降钙素原 0.175ng/ml肝功能异常谷丙转氨酶84.8U/L,谷丙转氨酶55.7U/L,白蛋白28.9g/L,α-羟丁酸脱氢酶218.8U/L,考虑治疗有效。
2019年03月10日(入院1周)复查胸部CT示左肺病灶吸收减少,胸腔积液减少。(图11-13)
03-11化验咽拭子腺病毒核酸检测阴性(发病2周,入院8天),血清及胸水腺病毒核酸检测仍阳性。03月14日再次给予西多福韦静滴1次。03月15日化验血液腺病毒核酸检测阴性(发病18天,入院12天)。
03月23日化验胸水腺病毒核酸检测阴性(发病3周),03月30日复查白细胞计数 4.88×109/L,淋巴细胞计数2.56×109/L,中性粒细胞百分数 34.6%,血沉 10mm/h,超敏C反应蛋白 0.27mg/L,降钙素原 0.05ng/ml,BNP 16.93pg/ml,谷丙转氨酶36.4U/L,谷丙转氨酶21.2U/L,白蛋白44.3g/L。肺功能示中重度限制性通气功能障碍 残气量降低,残总比升高 弥散量降低 弥散比正常,病情好转出院。出院后患者恢复正常工作生活状态。
2019年05月21日复查胸部CT肺部病灶继续吸收好转,胸腔积液消失。(图14-16)现继续随访中。
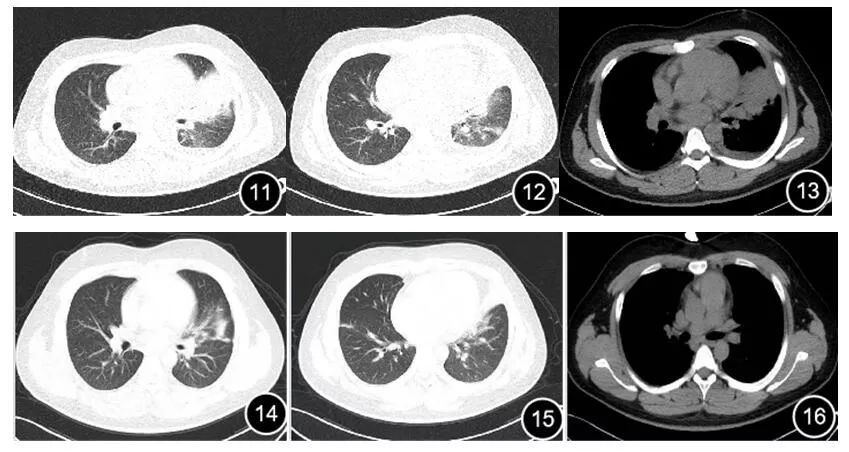
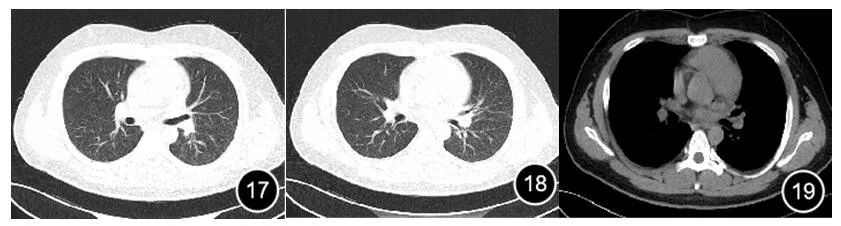
图11-16 2019.03.10及03.10系列胸部CT表现左肺病灶吸收好转,左肺胸腔积液减少
图14-16 2019.05.21 胸部CT示肺部病灶基本吸收完全,双侧胸腔未见明显胸腔积液
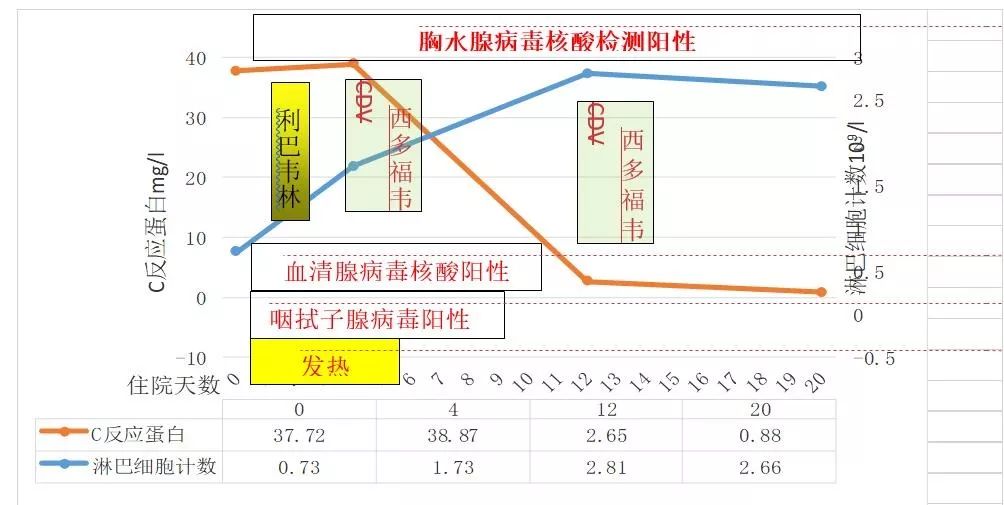
图20 患者病情发展过程中C反应蛋白、淋巴细胞计数在疾病过程中与药物使用的变化量表
腺病毒肺炎已逐渐成为CAP中的重要组成部分,其检出率占社区获得性肺炎的1% ~ 7% 。[1]成年人腺病毒肺炎流行有明显季节性,多在每年2-3月份流感流行后期发生。
人腺病毒属于哺乳动物腺病毒属,为无包膜双链 DNA病毒,呈20面体对称结构,直径70—90 nm,主要在细胞内繁殖。[2]目前已发现至少90个基因型,有A~G7个亚种,不同型别HAdV的组织嗜性、致病力、流行地区等特性不同。
腺病毒感染诱导的宿主的非特异性天然免疫反应,主要由中性粒细胞、巨噬细胞和自然杀伤细胞等释放的多种细胞因子及趋化因子,引起支气管和细支气管黏膜水肿、充血、坏死,引起黏液分泌增加,气道阻塞。严重者可破坏弹力纤维、软骨和平滑肌,导致气道塌陷,影响氧合,出现持续的肺功能损害。[3]其病例特点是支气管坏死伴坏死性支气管炎及特征性核内病毒包涵体,腺病毒具有广泛的组织嗜性,在感染早期(病初1∽3 d)可表现为病毒血症,除了呼吸道症状外,还可累及中枢神经系统、循环系统、血液系统等肺外损伤和功能障碍。几乎在人类所有的脏器中均曾分离出腺病毒。本例患者咽拭子、血液系统、胸腔积液均检到腺病毒。
病人病情各异,多数症状不重,部分可迅速进展至重症肺炎。主要症状为发热,一般急骤起病,1—2d即发生39℃以上的高热, 3~4d多呈稽留热或不规则高热,多数病例最高体温超过40℃,重症肺炎呼吸困难多起始于3-6d。[4]主要体征为咽充血、扁桃体肿大、口唇紫绀、血压下降、肺部啰音,可出现神经精神症状。
成年人腺病毒感染的影像学特征以磨玻璃或斑片样渗出和实变影为主,单侧多见,早期可为磨玻璃影,短期内3-5d出现肺部实变,以小片状融合为主,病变以肺叶为中心分布,随临床进展, 实变范围扩大,两肺下野多见,可见支气管充气征,密度均匀,可伴胸腔积液。 [5]
确诊腺病毒感染必须借助病原的实验室分子检测和分离,病原体通常从有呼吸道感染的患者口咽拭子中获得,也可从灌洗液、鼻咽液、血液及各种活检标本中分离。病毒分离是诊断腺病毒的金标准,但综合性医院实现困难。PCR(聚合酶链式反应)检查比传统病毒培养和病毒抗原检测更敏感。
HADV感染易于在人群中传播,爆发常发生于人群聚集、相对封闭的的环境,如医院、军事基地、学校等。腺病毒通过空气飞沫或粪口途径传播,病毒潜伏期平均为3-8d,潜伏期末至发病急性期传染性最强,最多可持续24天,具体取决于HADV血清型。[6]腺病毒感染患者要严格执行隔离措施和院感防控措施,避免交叉感染。临床疑似病例应当单间隔离,确诊病例可以同时安置于多人房间,床间距>1米。
轻度患者多呈自限性,避免过度治疗。重症患者治疗关键:保持气道通畅、适当氧疗、根据氧合指数决定是否辅助通气,抑制过度炎症反应、保护脏器功能。
目前尚无特异性药物。利巴韦林、更昔洛韦和西多福韦具有强弱不等的抗腺病毒活性。西多福韦(Cidofovir,CDV)是一种新型的胞嘧啶核苷酸膦酰基甲醚衍生物的广谱抗病毒药 ,其竞争性抑制胞嘧啶,最终导致病毒核酸链的延伸终止,使病毒DNA失去稳定性,发挥抗病毒作用。[1]其于1996 年在美国批准上市, 仅能静脉给药。迄今为止,尚未进行随机对照试验来评估西多福韦在严重腺病毒感染中的疗效。[7]最常见的毒性反应是粒细胞减少(15% )和不可逆的剂量依耐性肾毒性, 还有潜在致癌性和生殖毒性。丙磺舒可以阻滞近端小管对药物的再吸收,保护小管上皮细胞,静脉推注西多福韦前口服丙磺舒(西多福韦给药前2 g 3 h,给药后1 g 2和8 h),并在用药前静滴 0.9% 氯化钠溶液1 000 m l(1 ~2 h)进行水化,如患者可耐受,可在用药后再次输注1000ml液体。[8]本例患者胸水的腺病毒转阴是滞后于呼吸道及血液系统。
重症腺病毒肺炎往往合并细菌、真菌等感染 ,病毒性肺炎继发肺炎链球菌的易感性是普通人群的100倍以上。其中继发肺炎链球菌占35%,金黄色葡萄球菌占28%[10],合并支原体、衣原体感染率在10%左右,还有其他多种细菌(如肺炎杆菌、鲍曼不动杆菌等),结合患者症状、体征、PCT、C反应蛋白等结果评估是否抗菌治疗。
腺病毒肺炎患者一旦出现低氧.尽早给予氧疗或无创辅助通气,尽快缓解组织缺氧,减少肺部渗出,改善氧合,减少多脏器功能障碍的发生。普通氧疗或无创通气或高流量通气治疗后病情无改善,出现严重低氧血症,氧合指数<150mmHg,合并二氧化碳滞留,气道分泌物不能有效排除,或出现频繁呼吸暂停时,推荐及早气管插管、机械通气。
丙种球蛋白(IVIG)可通过抑制和中和炎症因子,中和病毒,提高机体IgG功能等发挥作用,使机体有免疫抑制状态短暂改变为免疫保护状态,提高机体免疫力 ,既往研究表明 ,丙种球蛋白可调节腺病毒肺炎患者免疫功能,加速清除呼吸道中腺病毒,促进疾病恢复。[11]
重症腺病毒性肺炎临床诊治建立在经验性的多因素合理的综合权衡基础上,动态监测病情,对重症肺炎积极进行液体复苏、抗病毒、抑制强免疫反应、抗炎、改善氧合等可治疗,延缓病情发展,渡过病毒高峰期,减少MODS发生。本例患者提示CURB65评分和PSI评分低危,但SMART-COP及MEWS评分中高危,提示CURB65评分和PSI评分会低估病毒性肺炎风险,SMART-COP及MEWS评分对病毒性肺炎有较好的预测价值。
社区腺病毒肺炎可以迅速出现呼吸衰竭,进展为重症肺炎,死亡风险高,本例患者成功关键在于及时明确了诊断,利巴韦林和西多福韦的联合应用,明显降低了病毒载量,逐步改善了临床状况。在冬春季节出现类似流感的症状,影像学表现类似细菌性肺炎,但细菌培养阴性、应用抗生素治疗无效的重症CAP患者需警惕HAdV感染,以做到早期诊断,精准治疗,改善患者预后,减少病死率。
2019年我国部分省市腺病毒出现小暴发,分析原因,与病毒检测手段提高有关。病毒检测一直都是困扰综合性医院的难题,随诊分子生物学广泛应用,部分医院已经具备了检测能力,RT-PCR、多重PCR,甚至二代测序技术都逐步应用起来。潍坊市呼吸病医院微生物实验室建立了多种病原检测平台,具备了分子诊断能力,能够有助于呼吸道感染患者快速诊断,大大提高了救治成功率。此外腺病毒肺炎不同于流感肺炎,前者常因表现为“大叶性肺炎”而被忽略,冬季,肺内多发磨玻璃影,快速进展的呼吸衰竭已经成为大家识别重症流感的特征,希望能够通过本病例的救治过程,进一步提高大家对腺病毒肺炎的认识。
[1] Lynch JP 3rd,Fishbein M,Echavarria M.Adenovirus[J].Semin Respir Crit Care Med,2011,32(4):494-511.DOI:10.1055/s-0031-1283287.
[2] 梅骁乐,陈威巍,李文刚,等.20 1 2至201 8年我国成年人腺病毒7型和55型感染临床特征比较研究[J].中华传染病杂志,2019,37(4):193-198 .DOI:10.3760/cma.J.issn.1000—6680.2019.04.001.
[3]中华人民共和国国家卫生健康委员会,国家中医药管理局.儿童腺病毒肺炎诊疗规范(2019 年版)[J].中华临床感染病杂志,2019,12(3):161-166 .DOI:10.3760/cma.j.Issn.1674-2397.2019.03.001.
[4]张伟,王九萍,陈丽,等.成功救治重症腺病毒肺炎一例[J].中华传染病杂志,2019,9(9):570-572 .DOI:10 .3760/cma .j .issn .1000-6680 .2018 .09.01.
[5]Murtagh P,Giulbergia V.Viale D.el al.Lower respiratory infections by adenovirus in children.Clinical features and risk factors for bronchiolitis obliterans and mortality. Pediatr Pulmonol, 2009,44:450-456.
[6]Lion, T. Adenovirus infections in immunocompetent and immunocompromised patients.Clin. Microbiol. Rev.2014,27, 441–462.
[7] C. Nguyen, S. Kaku, D. Tutera, W.G. Kuschner, J. Barr, Viral respiratory infections of adults in the intensive care unit, J. Intensive Care Med. (2015)
(0885066615585944).
[8] A.Ortiz,P.Justo,A.Sanz,R.Melero,C.Caramelo,M.F.Guerrero,F.Strutz,G.Muller,A.Barat,J.EgidoTubular cell apoptosis and cidofovir-induced acute renal failure Antivir. Ther,10(1)(2005), pp.185-190.
[9] A.Ortiz,P.Justo,A.Sanz,R.Melero,C.Caramelo,M.F.Guerrero,F.Strutz,G.Muller,A.Barat,J.EgidoTubular cell apoptosis and cidofovir-induced acute renal failure Antivir. Ther,10(1)(2005), pp.185-190.
[10] 李小芳,席雯,王媛媛,等.群发7型腺病毒肺炎42例临床特点及基因组学分析[J].中华结核和呼吸杂志,2019,42(3):206-212.DOI:10.3760/cma.j.issn.1001-0939.2019.03.011.
[11] 蒲开彬,黄英,舒畅,等 .静脉用丙种球蛋白辅助治疗儿童重症腺病毒肺炎回顾性分析 [J].临床儿科杂志 ,2014,32 (5) :449-452.DOI :10.3969/j.issn.1000-3606.2014 .015.013.

供稿:田高清1 张晓琦1
审稿:王一民

